Dermatofitosis = hongos en la superficie de la piel
Se denomina Onicomicosis a la infección causada por hongos en las uñas de manos o pies.
Es la enfermedad más frecuente de las uñas y hasta el 30% de la población puede presentar esta patología,
siendo las personas mayores de 60 años las más afectadas.
Se produce por...

La vulvovaginitis candidiásica es la infección por el hongo llamado Candida, que afecta mucosa vaginal y vulva. Se estima que casi el 75% de las mujeres sufrirán al menos un episodio a lo largo de sus vidas.
Existen numerosos factores que predisponen a la infección por Candida, algunos de ellos son: lesiones (quemaduras, abrasiones), oclusión o humedad local, maceración, obesidad, deficiencias vitamínicas, deficiencia de hierro, desnutrición, embarazo, menstruación, trastornos endocrinos, cáncer, inmunodeficiencias, medicamentos inmunosupresores, antibióticos, anticonceptivos orales y otros (ver candidiásis mucocutáneas). Además, el uso de prendas de vestir ajustadas y sintéticas y la presencia de un dispositivo intrauterino son otros factores que pueden favorecer el cuadro.
En general se presenta como flujo vaginal espeso, blanquecino y grumoso que se asocia a prurito (piquiña intensa) y en ocasiones a ardor y disuria (ardor al orinar). Al examen físico se evidencian placas blanquecinas sobre una base roja, la inflamación puede extenderse a los labios vaginales y el periné.
Esta se denomina recurrente cuando se presenta 4 o más episodios por año y en estos casos se debe investigar el uso de enjuagues o duchas vaginales, antibióticos y relaciones sexuales traumáticas, en caso de no encontrarse ninguno de estos factores se puede atribuir a modificaciones en el entorno hormonal (embarazo y ciclo menstrual).
Esta enfermedad debe ser tratada tanto al paciente como su pareja, para esto, debe consultar su médico dermatólogo.
Artículo escrito por: Julio Cesar Vélez O. MD
Es una infección muy superficial de la piel causada por un hongo llamado Exophiala werneckii. Solamente se afecta la primera capa de la piel llamada estrato córneo. La infección suele ser crónica (durar varios meses) y asintomática. Ocurre por lo regular en las palmas y en pocas ocasiones en las plantas, con mayor frecuencia en climas cálidos y húmedos.
Se cree que el hongo se puede encontrar en el suelo, en los detritus vegetales y en la madera de zonas tropicales que se contaminan con abono o con aguas negras, además se relaciona con el contacto habitual con casas construidas con arena.
Se ha observado que las lesiones son más evidentes en pacientes que viajaron a la playa.
Se plantea que entra al cuerpo por pequeños traumas.
La lesión consiste en una mancha solitaria de límites definidos que se va extendiendo en una de las palmas. La mancha es oscura (café), con los bordes aún más oscuros, en ocasiones es tan negra que semeja un melanoma (cáncer de piel). Puede llegar a afectar los dedos de la mano y la cara, siempre afecta zonas sin pelo.
La mancha tiene una forma irregular, alcanza un tamaño de 2- 3 cms. y crece lentamente en varios días a meses; la mayor parte de las veces es asintomática, algunos pacientes tienen descamación fina y en forma esporádica refieren prurito (piquiña).
Se confunde con lesiones névicas (lunares o nevus melanocítico) y en algunas ocasiones con melanoma por lo cual se puede requerir de biopsia para descartarlo.
Para confirmar el diagnóstico es necesario hacer algunas pruebas micológicas, como exámenes directos con hidróxido de potasio (10%). También es útil la dermatoscopía.
Esta enfermedad tiene muy buena reacción al tratamiento tópico (cremas o lociones), la mayor parte de los casos se resuelven rápido y en algunos casos puede haber mejoría espontánea. Pocas veces repite . El control de la sudoración es importante. Siempre consultar al dermatólogo.
Artículo escrito por Doctora María Adelaida Restrepo C. MD
Esta infección también llamada tiña capitis o tiña de la cabeza, es causada por hongos, los más comunes son el Microsporum canis y el Trichophyton tonsurans. Es más frecuente en niños entre 3 y 14 años, e infrecuente en adultos. La transmisión aumenta con la mala higiene personal, promiscuidad y malas condiciones de vivienda. Los hongos que causan esta infección han sido encontrados en objetos como peines, gorros y almohadas, entre otros.
Existen dos tipos: no inflamatoria e inflamatoria.
La tiña no inflamatoria es transmitida por contacto directo de persona a persona. La lesión comienza con un granito pequeño y rojo rodeando un solo pelo y luego se va extendiendo a los pelos cercanos, se observa descamación y no hay inflamación. Los pelos afectados se vuelven grises y opacos y se quiebran fácilmente y se presentan más comúnmente en la zona posterior de la cabeza.
La tiña inflamatoria es causada por hongos que se encuentran en los animales y en el suelo, se observa inflamación que puede afectar el folículo piloso hasta la presencia de una gran placa blanda, con pelos rotos y orificios del folículo con salida de pus. Puede causar alopecia permanente. Las lesiones pueden causar mucha picazón, a veces dolor, ganglios inflamados o fiebre.
Los niños pueden asistir al colegio durante el tratamiento y es importante resaltar que ante síntomas sospechosos se consulte al dermatólogo para un diagnóstico exacto y adecuado tratamiento. La transmisión a los convivientes se evita con el tratamiento tanto de los miembros de la familia como de los animales infectados y la desinfección del ambiente.
Artículo escrito por: Doctora Hilda Cecilia Herrera R. MD
Es una infección por hongos localizada en la piel de la ingle, genitales y zonas púbica, perineal y perianal.
Se contagia por contacto directo. La infección se facilita por uso de ropa apretada, el calor y la humedad y puede ocurrir autocontagio a partir de infección por hongos en los pies.
Las lesiones son pápulas (granitos) y vesículas rojas, numerosas, con borde bien demarcado y elevado que pican y en ocasiones causan dolor con maceración e infección secundaria por bacterias.
El diagnóstico y tratamiento los realiza el dermatólogo y para una mejor respuesta se recomienda la disminución de la humedad y oclusión en la zona.
Artículo escrito por: Doctora Hilda Cecilia Herrera R. MD

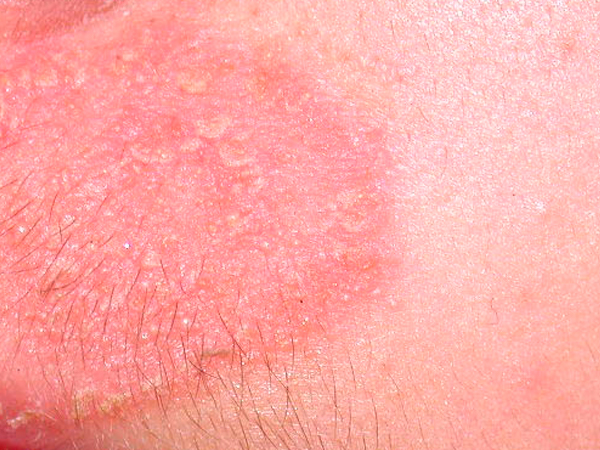
La tiña del cuerpo se refiere a la infección por hongos causada en todas las regiones del cuerpo que no tienen pelo, excepto las palmas, las plantas y las ingles.
Puede transmitirse directamente de seres humanos o de animales infectados, o por autoinfección a partir de tiña en los pies. Los niños son más susceptibles de infectarse con un hongo llamado Microsporum canis de perros o gatos.
La ropa cerrada o el calor y la humedad facilitan la frecuencia y gravedad de la infección.
Las lesiones se evidencian en forma de anillo con un borde rojo, con descamación y mucho prurito.
Existen diferentes modalidades terapéuticas, tópicas y orales que se usan como tratamiento; las medidas generales de buena higiene deben mantenerse y buen control de la sudoración.
Ante presencia de síntomas debe consultarse al dermatólogo para confirmar diagnóstico, ya que suele confundirse con alergias o dermatitis y otras enfermedades no infecciosas. Según esto realizar el tratamiento adecuado.
Artículo escrito por: Doctora Hilda Cecilia Herrera R. MD

La palabra queilitis se refiere a la inflamación de los labios y la palabra estomatitis se refiere a inflamación de la mucosa y estructuras de la boca.
La candidiasis pseudomembranosa aguda o muguet es la forma más frecuente: comparte algunos de los factores predisponentes con el resto de candidiasis (ver candidiásis mucocutáneas), sin embrago la infección por VIH (virus inmunodeficiencia humana) es el principal factor predisponente ya que la mayoría de pacientes que sufren la infección cursan con este cuadro en algún punto de su enfermedad.
La presentación clínica está dada por parches blanquecinos aislados que pueden confluir sobre la mucosa oral, afectando: lengua, paladar y encías, se forma una pseudomembrana similar al requesón de la leche la cual al ser raspada deja expuesta un área rojo brillante.
La candidiasis atrófica crónica (estomatitis por prótesis dentaria) se observa en el 24 a 60% de los pacientes que utilizan prótesis y se presenta como inflamación y enrojecimiento del área del paladar que entra en contacto con la prótesis.
Queilosis candidiásica(queilitis angular) llamada comúnmente perleche o boqueras se presenta como enrojecimiento, maceración, fisuras y dolor en los ángulos de la boca, es habitual observarla en personas que se relamen los labios, así como en aquellas personas mayores con piel arrugada y flácida a ese nivel. La pérdida de la dentadura, prótesis mal adaptadas, la mala oclusión y el déficit de riboflavina (vitamina b2) son otros factores predisponentes
Para mayor información consulte al Dermatólogo.
Artículo escrito por:
Julio Cesar Vélez O. MD
Residente Dermatología Universidad el Bosque
Miembro aspirante a AsoColDerma

La pitiriasis versicolor es una infección superficial de la piel causada por hongos pertenecientes al género Malassezia.
Prácticamente todos los adultos alojan en su piel levaduras del género Malassezia. Estas, se ubican en las áreas del cuerpo ricas en lípidos (grasas), como lo son el cuero cabelludo, la cara y el tronco. Estas levaduras son las que causan en algunas personas la dermatitis seborreica (caspa).
Por mecanismos no del todo esclarecidos, en algunos sujetos, la Malassezia cambia su forma, de levadura se convierte en micelio y es en estos pacientes en los que se presenta la forma clínica conocida como pitiriasis versicolor.
Se considera que la susceptibilidad genética, la malnutrición, el uso de anticonceptivos orales, la inmunosupresión y la hiperhidrosis (excesiva sudoración), favorecen el desarrollo de la fase micelial de Malassezia y por lo tanto la presentación del cuadro clínico de pitiriasis versicolor.
Es una enfermedad más frecuente en adolescentes y adultos jóvenes debido a las características del sebo que ellos producen. Se presenta como manchas claras (más notorias en pacientes de piel oscura), rosadas o parduzcas que típicamente presentan en su superficie una fina descamación a veces notoria solo en la periferia de la lesión y al estirar la piel afectada. Las lesiones se distribuyen de preferencia en el cuello, tronco superior y tercio superior de los brazos.
Puede ser asintomático o muy pruriginoso y típicamente es recurrente (repetitivo). Hay individuos particularmente susceptibles a los episodios repetitivos y por lo tanto deben usar algunas medidas indefinidas para evitarlos:
- Evitar sudoración excesiva: usar ropa fresca y adecuada ventilación y - Controlar la Malassezia presente en forma de levadura en el cuero cabelludo con el uso de champú medicado mínimo una vez a la semana.
El tratamiento puede ser oral o tópico, debe ser formulado por su médico general o dermatólogo. Tenga en cuenta que luego del tratamiento la infección es controlada, sin embargo, las manchas claras pueden persistir unos meses más, esto debido a que el hongo ha producido una sustancia que evita la pigmentación de la piel de forma transitoria.
Artículo escrito por: Dra. Julia Inés Mesa Villegas Dermatóloga Universidad de Caldas Miembro Activo AsoColDerma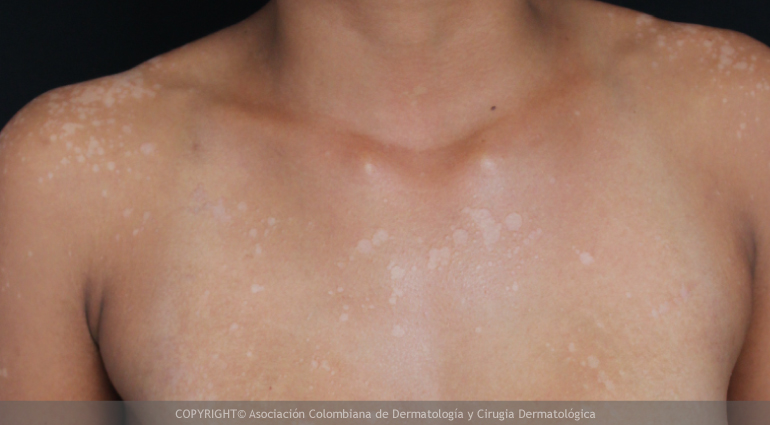
El paroniquio es la franja de piel contigua a los bordes de las uñas, esta entidad hace referencia a la afección candidiásica a este nivel. Es frecuente en individuos que utilizan sus manos para realizar tareas que involucran el agua (amas de casa, cocineros, pescadores).
Se presenta como enrojecimiento, hinchazón y dolor del paroniquio con retracción o desaparición de la cutícula, en ocasiones se presenta con pus, puede haber cambio de la uña como el desprendimiento y líneas deprimidas transversales o coloración entre marrón y verde a lo largo de los bordes de las uñas.
Para mayor información consulte al Dermatólogo.
Artículo escrito por: Julio Cesar Vélez O. MD Residente Dermatología Universidad el Bosque Miembro Aspirante AsoColDerma
