Es una enfermedad infecciosa crónica y contagiosa, también conocida como enfermedad de Hansen, común en muchos países del mundo y en los climas templados, tropicales y subtropicales. Afecta principalmente los nervios y la piel, pero puede afectar muchos órganos.
Es causada por un microbio, el cual después de llegar al organismo toma un tiempo considerable antes de que aparezcan los síntomas, lo que dificulta determinar el momento en donde se contrajo la enfermedad. Aunque no se contagia fácilmente, puede afectar a cualquier persona que este en contacto directo con una persona enferma. Por lo tanto están en riesgo aquellas personas que viven en la misma casa del afectado por un periodo igual o mayor a seis meses que son las que tienen un contacto prolongado con las secreciones nasales del paciente. También los niños tienen riesgo incluso ante menos tiempo de convivencia con el enfermo.
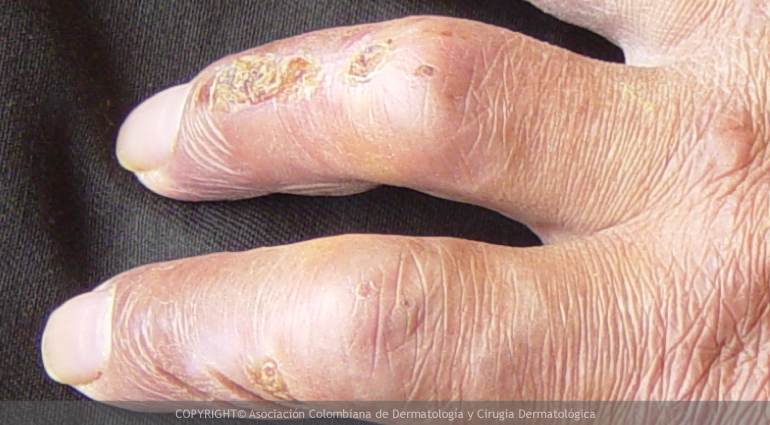
La enfermedad puede presentarse de diferentes maneras dependiendo del tipo de defensas producidas por el enfermo. Las dos formas más comunes de la lepra son, la tuberculoide y la lepromatosa. En la tuberculoide pueden presentar lesiones cutáneas que son más claras que el color normal de la piel, áreas de piel sin pelo, con disminución o pérdida de la sensibilidad al tacto, a la temperatura o al dolor. En la lepromatosa pueden presentar grandes protuberancias o tumores que deforman la piel, principalmente en la cara (frente, nariz, lóbulo de las orejas) con disminución del vello de la cola de las cejas y congestión nasal, además de lesiones en la piel de color rojo o naranja con piel seca y apergaminada con áreas sin sensibilidad que son mas suceptibles de golpes. Todas las formas de lepra causan finalmente daño de los nervios en brazos y piernas, lo cual ocasiona disminución o pérdida de la sensibilidad en manos, brazos, pies y piernas, lo que hace que haya pérdida de la sudoración y debilidad muscular en las zonas afectadas.
El diagnóstico se realiza con las características clínicas y se complementa con la baciloscopia (búsqueda del microbio en secreciones de moco y del lóbulo de la oreja) y con la biopsia de piel o de nervio (estudio con microscopio de una porción de la piel o un nervio) y también se puede ayudar con la prueba cutánea de lepromina, la cual se realiza aplicando una pequeña inyección en el antebrazo del paciente.
Una vez realizado el diagnóstico de Lepra, se deben estudiar las personas que conviven con el enfermo para descartar que sus familiares tengan la enfermedad, los cuales serán revisados periódicamente por el médico.
Reacciones lepróticas
Casi cualquier persona con lepra puede presentar episodios de empeoramiento de la enfermedad o de aparición de nuevas lesiones con compromiso de su salud y con repercusiones en la calidad de vida. Estos episodios se denominan Reacciones Lepróticas, las cuales se producen por activación inmunológica (de las defensas) contra la enfermedad, generalmente se presentan durante el tratamiento o posterior a su finalización.
Las reacciones lepróticas se clasifican en tipos I y II.
Reacción tipo I: Reacción de reversa
Es un evento facilitado por una reacción inmune de las células que en afán de destruir el bacilo de la lepra también daña los tejidos que lo contienen, clínicamente se ve un empeoramiento de las lesiones establecidas o la aparición de nuevas lesiones, acompañado de neuritis (daño de los nervios) y malestar general. Es más común que se presente durante el primer año del tratamiento, desencadena por el tratamiento efectivo de la enfermedad, pero también puede presentarse por multiplicación del bacilo en personas que no han recibido tratamiento. Si no se trata puede persistir meses o años o puede mejorar y presentar recaídas.
Reacción tipo II: Eritema nodoso leproso
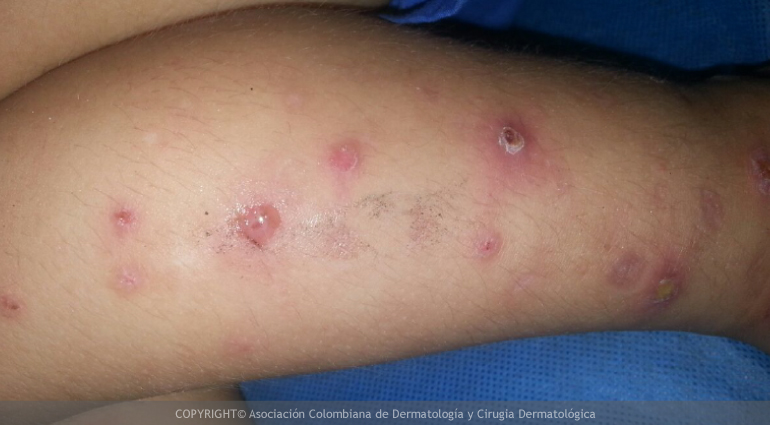
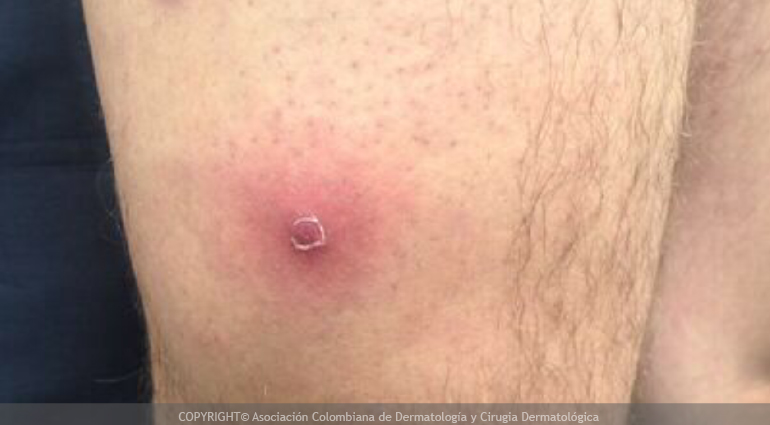
Representa una reacción inmune (de las defensas) que puede ser inducida por vacunas, infecciones, embarazo, estrés, y otros estímulos del sistema de defensa. Se caracteriza por: fiebre, malestar general, desaliento, dolores musculares y articulares, aumento del tamaño de los ganglios, inflamación de los nervios, inflamación de los ojos, del riñón y de los testículos, crecimiento del hígado, hinchazón de las piernas, empeoramiento de las lesiones de la piel acompañadas de nódulos (hinchazones) rojos y dolorosos difusos, denominados eritema nodoso. Sin tratamiento se vuelve crónica y puede durar años, llevando a insuficiencia renal crónica (daño de los riñones) y las ulceras crónicas de miembros inferiores.
Algunas formas de lepra pueden presentar el Fenómeno de Lucio, que es una inflamación severa de la pared de los vasos sanguíneos producida por procesos inmunes, representada clínicamente por lesiones difusas en la piel, pérdida de la cola de las cejas y de las pestañas, dedos en salchicha, manchas rojas o violáceas y tumoraciones en la piel que se pueden ulcerar, pérdida de la sensibilidad en las partes más distales del cuerpo (manos, antebrazos, piernas y pies) y ulceración del tabique de la nariz .
Las reacciones lepróticas deben ser tratadas adecuadamente con medicamentos ordenados por su médico, el tratamiento puede ser prolongado, pero debe cumplirse para evitar daños permanentes por la enfermedad.
Tratamiento de la lepra
La lepra debe ser tratada porque sino puede causar lesiones progresivas y permanentes en la piel, los nervios, las extremidades y los ojos por lo cual es importante ingresar al programa de atención de lepra, no abandonar el tratamiento, ni hacerlo de forma incompleta para poder alcanzar la curación de la enfermedad.
Hay diferentes medicamentos disponibles para el control de la enfermedad, su tratamiento incluye varios medicamentos, es prolongado (de 6 a 9 meses) pero si es oportuno limita los daños producidos por la enfermedad.
Una vez completado exitosamente el tratamiento, usted será retirado del programa de atención de lepra y solo se controlara en caso de la presencia de hallazgos clínicos sospechosos. Teniendo en cuenta que un buen numero de los pacientes tratados pueden presentar reacciones lepróticas los primeros dos años después del tratamiento y que existe el riesgo de desarrollar daño nervioso oculto, recidiva de la enfermedad, resistencia al tratamiento, reacciones lepróticas, neoplasias sobre úlceras de miembros inferiores, daño renal crónico, progresión de la discapacidad; se recomienda seguimiento y control de los pacientes tratados cada seis meses por cinco a diez años según el tipo de lepra padecida por el paciente.
Artículo escrito por:
Doctora Liliana Bohorquez P. MD