Poroqueratosis
Las poroqueratosis son un grupo de enfermedades de carácter genético, en el que se presentan alteraciones de la queratinización (proceso donde la célula de la piel llamada queratinocito madura adecuadamente para cumplir con su función de barrera). Se caracterizadas por presentar una o más lesiones queratósicas (escamosas) redondeadas y de crecimiento centrífugo, con un borde sobre elevado. Se desconoce la causa de esta enfermedad, pero como se anotó tiene una base genética.
Existen diversas formas de presentaciones clínicas:
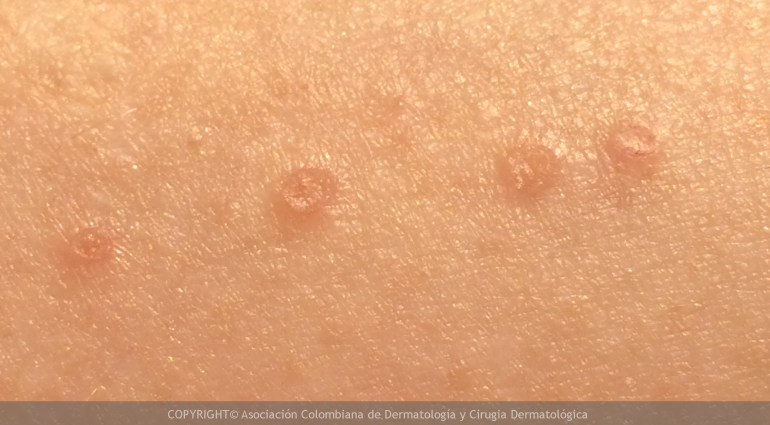
- Poroqueratosis de Mibelli: Lesiones únicas o escasas, de varios centímetros, redondeadas, centro atrófico (delgado) y borde sobre elevado e hiperqueratósico (áspero y escamoso). Las lesiones se inician en la infancia y se localizan generalmente en las piernas, aunque cualquier zona corporal puede verse comprometida.
- Poroqueratosis lineal: Lesiones similares pero con una distribución lineal y unilateral.
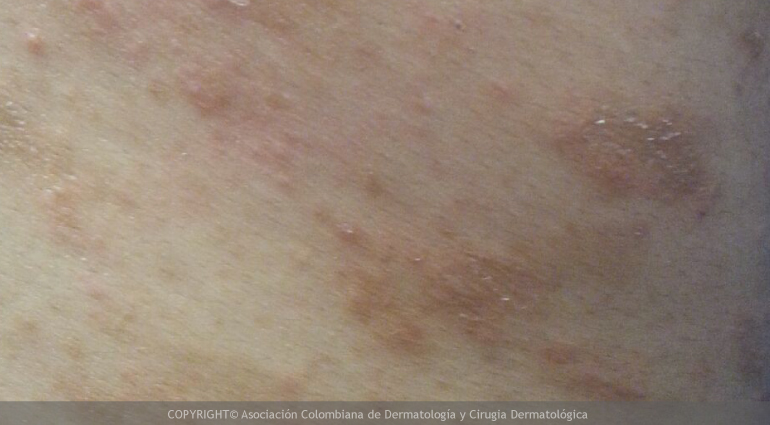
- Poroqueratosis actínica superficial diseminada: Es la más común. Se manifiesta en la tercera y cuarta década de la vida en forma de lesiones hiperqueratósicas con forma de cráter de 1 a 2 mm de diámetro, que se extienden progresivamente hasta formar lesiones grandes eritematosas (rojizas) o pigmentadas de 10 a 15 mm, con un reborde levemente elevado y queratósico (aspero, escamoso) y centro atrófico (delgado). El número de lesiones oscila entre pocas hasta cientos de lesiones en zonas expuestas a la luz, especialmente en extremidades (piernas-antebrazos) y escote. Es más común que se presente en los meses de verano por la exposición solar, en pacientes inmunocomprometidos o que han tenido trasplante de órgano solido.
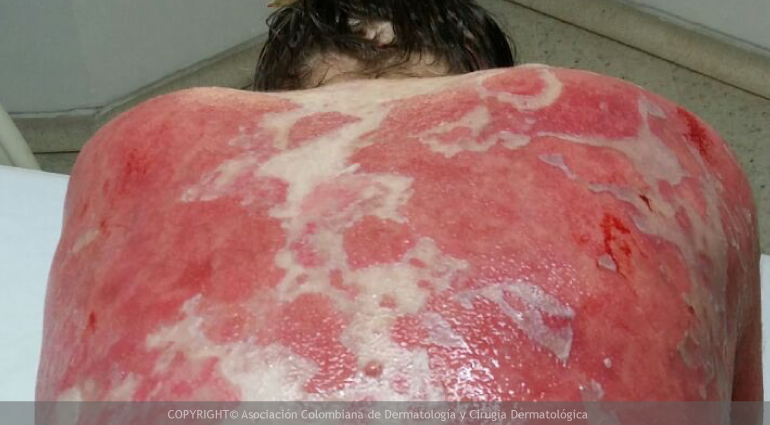
- Poroqueratosis palmoplantar diseminada: Es una forma rara, que suele debutar en la infancia con pequeñas lesiones que comienzan en palmas y plantas y que se van extendiendo a toda la superficie corporal, incluyendo en ocasiones las mucosas.
- Poroqueratosis punctata: Es una variante poco frecuente, que comienza generalmente durante la adolescencia y se caracteriza por la presencia de numerosos tapones queratósicos (asperas, escamosas) con borde elevado, en palmas y plantas.
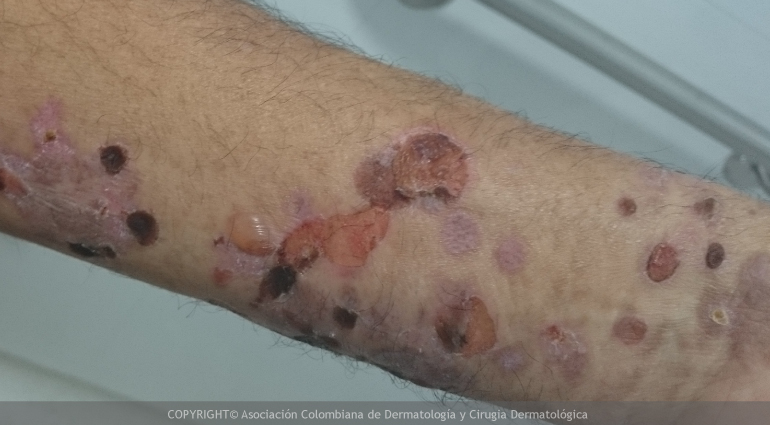
Las lesiones de poroqueratosis tiendes a ser persistentes, con epocas de mejoría. El mayor riesgo de esta enfermedad, aunque no es frecuente, es el desarrollo de carcinomas de piel especialmente en pacientes inmunodeprimidos. Las lesiones de mayor tiempo de evolución, en personas mayores y de gran tamaño que se presentan en extremidades son las que tienen mayor riesgo de degeneración maligna.
No existe un tratamiento específico, sin embargo, es importante considerar su potencial maligno. Existen distintas técnicas para la eliminación de las lesiones hiperqueratósicas, aunque en muchas ocasiones las lesiones aparecen de nuevo rápidamente. Se ha utilizado la crioterapia, 5-fluorouracilo tópico, retinoides tópicos (orales en casos más graves), curetaje, láser de CO2, dermabrasión e incluso excisión quirúrgica.
Artículo escrito por:
Dra. Claudia Marcela Rochel Granados. MD.
Residente Dermatología. Fundación Universitaria de Ciencias de la Salud.
Miembro Aspirante AsoColDerma