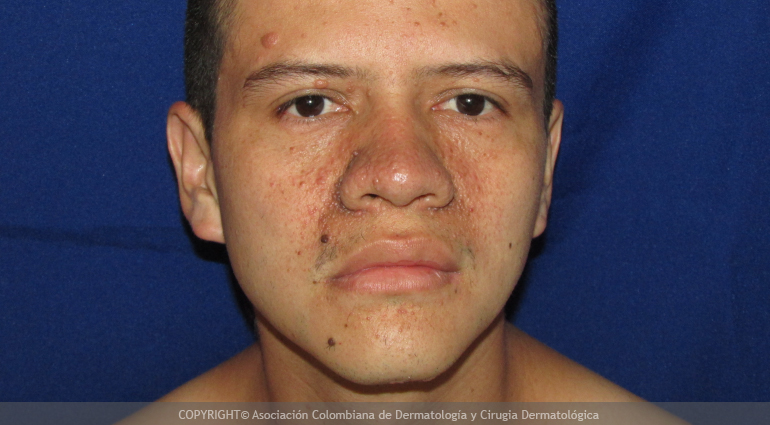
Autoeccematización
Este termino se refiere a un proceso de formación de lesiones inflamatorias en la piel en sitios distantes a un foco inflamatorio precedente. Se desarrollan nuevas lesiones en áreas que no han tenido contacto directo con el agente que causó la aparición de un brote original. Las lesiones distantes pueden persistir hasta que el sitio primario de inflamación sea tratado adecuadamente.
La situación más común es el desarrollo de un brote en parpados, cara y tronco luego del uso de cremas o baños de ramas en unas piernas afectadas por las varices.
El dermatólogo indicará, de acuerdo a la historia clínica del paciente y a los hallazgos identificados al examen físico, si efectivamente las lesiones obedecen a una situación como la descrita, indicando coherentemente la medicación adecuada, que usualmente será dada por medicamentos tópicos que permitan acelerar el proceso de recuperación de la piel y algunos medicamentos tomados que ayuden a disminuir síntomas relacionados como piquiña o dolor, en aquellos casos en los cuales estén presentes.
Muchos de estos casos se dan en pacientes que se aplican sustancias autoformuladas para manejar lesiones inflamatorias localizadas de la piel, con lo que muchas veces empeoran y extienden mucho más su cuadro clínico y sintomatología inicial. Es por ello que recomendamos a los pacientes que ante un proceso inflamatorio de la piel, consulten a su médico de cabecera o dermatólogo que indique las pautas adecuadas de manejo, para evitar molestias adicionales.
Artículo escrito por:
Rolando Rojas A. MD.