Ictiosis Lamelar
ICTIOSIS LAMELAR
¿Qué es?
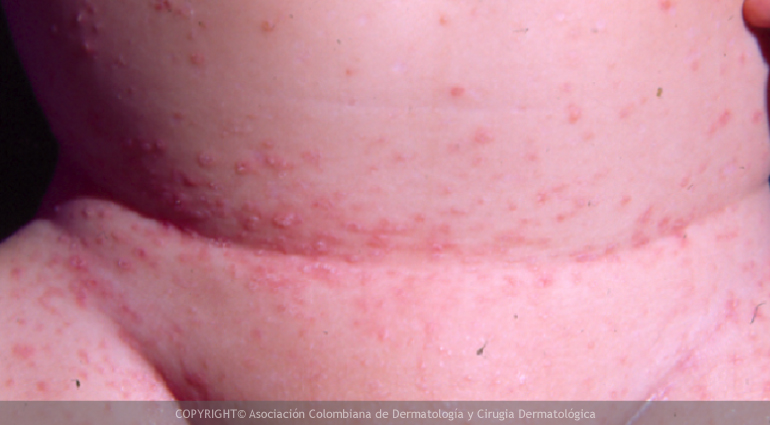
Es un trastorno genético que se caracteriza por la presencia en el momento del nacimiento de una membrana semejante al celofán (colodión) que se pierde durante las primeras semanas de vida, dejando escamas generalizadas, compactas y adherentes, de gran tamaño y coloración oscura, localizadas de forma predominante en las zonas de flexión.
¿Cuál es su causa?
Se presenta como consecuencia de un defecto genético (heredado), las lesiones están presentes desde el nacimiento.
¿Cómo se manifiesta?
Presenta:
- Escamas por lo general grandes y grisáceas que compromete toda la piel.
- La piel presenta enrojecimiento bajo la descamación.
- Engrosamiento de la piel en palmas y plantas.
- La cara suele estar afectada.
- Es frecuente el ectropión (párpados hacia afuera), eclabium (labios hacia afuera) y pabellones auriculares anormales.
¿Cómo se trata?
Es indispensable una adecuada hidratación con productos que restablezcan las propiedades de elasticidad y tersura (emolientes)
- Vaselina simple
- Aceite mineral
- Ureas o
Ácidos alfa-hidróxidos (AHA) como ácido salicílico, láctico o glicólico.
Aplicar dos veces al día, sobre todo después del baño, mientras la piel se encuentra todavía húmeda; las cremas o lociones se deben mantener como mínimo 10 minutos y luego retirar el exceso suavemente.
NO se recomienda el uso de jabones irritantes.
SI se recomienda medicamentos dermatológicos de fórmula suave, sin perfumes ni colorantes.
Recomendaciones:
Recordar que para quien padece esta afección cutánea, hasta el momento no hay cura.
Todas las terapias van dirigidas a reducir la sintomatología, mejorar la expectativa y la calidad de vida del paciente. En caso de padecer esta enfermedad, se debe tener en cuenta que los hijos están en riesgo de desarrollarla por lo cual no está de más una asesoría genética.
Artículo escrito por:
Dra. Luisa Fernanda Castaño Ortiz, MD